ORIGINALES Y REVISIONES
Patología Dual en pacientes
psiquiátricos hospitalizados
Dual Diagnosis in psychiatric inpatients
María Vidal Millares 1
Rosa Ana Lamas Naveira 2
Paloma de Usabel Guzmán 3
Carmen Armas Barbazán 2
María del Carmen García Mahía 4
1 - Servicio de Psiquiatría. Hospital Virxe da Xunqueira. Cee (A Coruña)
2 - USM. Hospital Comarcal de Monforte de Lemos (Lugo)
3 - Servicio de Psiquiatría. Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña)
4 - Servicio de Psiquiatría. Complexo Hospitalario Universitario de A Coruña
Correspondencia: mvmillares@yahoo.es
(*) Las autoras declaran no tener ningún conflicto de intereses. Las autoras declaran no haber recibido ninguna ayuda económica para la realización de este trabajo. Las autoras declaran que los procedimientos seguidos están conforme a las normas éticas del comité de experimentación humana responsable (institucional o regional) y de acuerdo con la Asociación Médca Mundial y la Declaración de Helsinki.
Asimismo a los doctores Enrique Fuertes, Marisol Roncero, Antonio Ceverino y Mª José Lobato por facilitarnos siete de los pacientes de la muestra.
RESUMEN
El consumo de sustancias conlleva importantes repercusiones en el paciente psiquiátrico: provoca menor adherencia al tratamiento e incremento en la morbi-mortalidad, riesgo de comportamientos agresivos, mayor uso de los servicios de salud y costes sanitarios.
Este trabajo pretende estudiar la prevalencia del consumo de sustancias en pacientes ingresados en una Unidad de Hospitalización Psiquiátrica (Hospital “Gil Casares” de Santiago de Compostela) durante 48 meses y comparar variables sociodemográficas y clínicas entre el grupo de patología dual y el grupo con trastorno mental sin uso de sustancias. Es un estudio retrospectivo, basado en la revisión de 340 pacientes hospitalizados entre junio de 2007 y mayo de 2009
El 54,2 % de los pacientes de la muestra tenían historia de consumo de sustancias. El 47,8% eran consumidores en el momento en el que se produjo el ingreso. El consumo de sustancias era superior en hombres que en mujeres (71´8% vs 35´1%). Las sustancias más frecuentemente consumidas eran: alcohol (40,6%), cannabis (16,1%) y cocaína (11,8%).
Palabras clave: Psiquiatría, patología dual, unidad de hospitalización, paciente ingresado, prevalencia, trastorno por abuso de sustancias.
ABSTRACT
Substance abuse entails significant impact in the psychiatric patients: causes lower adherence to treatment and an increase in morbidity- mortality, risk of aggressive behaviour, the use of health services and the health care costs.
The objectives of this study were to estimate the prevalence of consumption of toxic substances in patients admitted to a Psychiatric Hospitalization Unit (Hospital “Gil Casares”, Santiago de Compostela) for 48 months to compare between the group with dual pathology and the group with only mental disorder. It,s a retrospective study, based on checking the history of 340 patients who were treated in this unit since June 2007 until may 2009.
The 54.2% of the inpatients in the sample had a history of consumption of toxic substances. The 47,8% used toxic substances at the moment of admission. Men consumed substances in a significantly higher percentage than women (71´8% versus 35´1%). The most commonly abused substances were: ethanol (40,6%), followed by cannabis (16,1%) and cocaine (11,8%).
Key words: Psychiatry, dual diagnosis, hospitalization unit, inpatient, prevalence, substance use disorder, comorbidity.
INTRODUCCIÓN
La patología dual (PD) ha sido definida como la coexistencia de un trastorno por uso de sustancias junto con otro trastorno mental. Una encuesta realizada en EEUU por la National Survey on Drug Use and Health (NSDUM) muestra que en 2006 había más de 27 millones de hombres mayores de 18 años con patología dual (1). Fuentes más recientes revelan que, en España, la tasa de prevalencia de esta población oscila entre el 25- 70%, si bien este porcentaje varía en función de los métodos de búsqueda empleados y, especialmente, del centro sanitario donde el estudio haya sido realizado (2).
Estos pacientes duales son especialmente graves, tanto desde la perspectiva clínica como social, y constituyen un reto terapéutico a nivel individual y para el sistema sanitario (3). Además de la patología médico orgánica que causa el consumo de sustancias, la patología dual agrava la evolución y el pronóstico de ambos trastornos (4). Asimismo estos pacientes acuden más a los servicios de urgencias y requieren un mayor número de hospitalizaciones psiquiátricas, muestran más conductas de riesgo como la mayor presencia de ideación y conducta suicida, impulsividad, conductas violentas, problemas legales desempleo y marginación, reciben una pensión por incapacidad de manera más temprana (5), y presentan un mayor riesgo para contraer enfermedades de transmisión sexual (VIH, VHC, etc) en comparación con los diagnosticados de trastorno mentalsin uso de sustancias. Es decir, se trata de individuos graves desde la perspectiva psicopatológica, médica y social. Son pacientes en los que aumenta la probabilidad de fracaso terapéutico, al presentar falta de cumplimiento con el régimen terapéutico y seguimiento ambulatorio. Así, el 70% de los pacientes duales incumplen el tratamiento, porcentaje significativamente más alto que el observado en pacientes diagnosticados de trastorno mental sin uso de sustancias(2).
La baja conciencia de enfermedad junto con la polimedicación son las causas principales de la baja adherencia terapéutica, particularmente en pacientes con psicosis, incrementando el riesgo de suicidio (2).
El riesgo de ideación y conductas suicidas ha sido ampliamente estudiado en los pacientes con consumo de sustancias; de hecho, el consumo de alcohol está asociado con un elevado riesgo de conducta suicida (5,6), viéndose incrementado este riesgo, entre otros factores, al coexistir otros consumos de sustancias además del alcohol, en especial la cocaína (6).
Por otro lado, el hecho de consumir tóxicos predispone a una mayor comorbilidad psiquiátrica así como un deterioro del funcionamiento psicoemocional (7).
No es fácil obtener información sobre las actividades de promoción y prevención de la patología dual en España. Una búsqueda de ensayos clínicos, metaanálisis y guías de práctica revela una escasísima producción científica, casi nula, en los últimos años en España.
El objetivo de este trabajo fue estudiar la prevalencia del Trastorno por uso de sustancias (TUS) que se presenta de manera comórbida con otros trastornos psiquiátricos, en todos los pacientes ingresados en una unidad de hospitalización psiquiátrica durante 48 meses, así como identificar el tipo de sustancias psicotóxicas predominantes en el consumo y determinar las diferencias entre pacientes consumidores y no consumidores de acuerdo al diagnóstico de ingreso, datos sociodemográficos y tiempo de internamiento.
PUENTES Y MÉTODO
El estudio se realizó en la Unidad de Hospitalización Psiquiátrica del Hospital Gil Casares, Santiago de Compostela, La Coruña, España. Se trata de una unidad independiente yabierta, dentro de un hospital general público perteneciente al Sistema Nacional de Salud. Los pacientes eran ingresados desde el Servicio de Urgencias del Hospital Clínico Universitario de Santiago de Compostela (La Coruña).
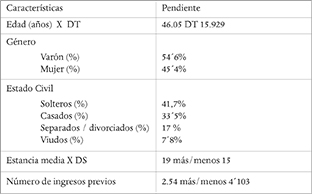
Las características sociodemográficas y clínicas de la muestra total se señalan en la tabla 1. En relación al diagnóstico el 32 % recibió diagnóstico de trastorno psicótico, el 11,2% de trastorno bipolar, el 8,9% de trastorno de la personalidad, el 6,1 % de trastorno depresivo, 5,8 % trastorno de ideas delirantes, 16,4 trastorno de ansiedad, 11,8 trastorno por consumo de sustancias y el 10´6 % restante fue diagnosticado de otros trastornos.
El estudio consistió en una revisión descriptiva y retrospectiva de las historias clínicas de todos los pacientes ingresados (n= 340) en el Hospital Gil Casares asignados a un mismo psiquiatra entre los meses de junio de 2007 y mayo de 2009. La información obtenida se introdujo en una base de datos diseñada a tal efecto, para su posterior análisis estadístico. La metodología empleada fue similar a la utilizada por otros autores en este tipo de estudios (8,9).
Como variables sociodemográficas se utilizan en este estudio el sexo y la edad -esta última como variable continua y también categorizada por intervalos de edad en tres grupos: (menores de 35 años, de 35 a 44 años y mayores de 44). Se utilizan además variables como la duración del ingreso psiquiátrico; la historia de consumo de tóxicos y el consumo actual de tóxicos, estudiando el tipo de sustancia consumida.
Para el análisis estadístico se utilizó (SPSS v16.0 for Macintosh). Las variables cualitativas fueron analizadas con el estadístico Chi-cuadrado. Para las variables cuantitativas se empleó ANOVA. El nivel de significación estadística fue del 5% (p< 0´05).
RESULTADOS
En la muestra de 340 pacientes ingresados se encontró que un 55,8% tenían una historia de abuso de sustancias a lo largo de su vida. El 47,8% de los pacientes ingresados presentó TUS (con exclusión de la dependencia a nicotina) de manera concurrente a otro trastorno psiquiátrico en el momento del ingreso.
Los tóxicos más frecuentemente consumidos fueron: alcohol (41,5%), derivados cannabinoides (16,5%) cocaína (12,1%), mórficos (4,4%) y otras sustancias (6,8%).
La edad promedio en el grupo con patología dual fue significativamente menor (p < 0,001). En el análisis de la varianza observamos que los pacientes que presentan una historia de consumo de tóxicos tienen una edad media de 41,36 frente a 48,94 del grupo con trastorno mentalsin uso de sustancias. Si analizamos la edad media para los pacientes que presentan consumo de sustancias al ingreso, la significación estadísticase mantiene (ANOVA; p=0.000) de manera que la edad media para el grupo que presenta consumo de sustancias es de 41,43 frente a 47,96 de los que no consumían en el momento del ingreso.
En relación al género, los hombres consumen sustancias en un porcentaje mucho más elevado que las mujeres siendo estas diferencias estadísticamente significativas (64,9% vs 35,1%; Chi-cuadrado p= 0.000).
Al estudiar la duración del ingreso de los pacientes con o sin consumo de sustancias, observamos que existen diferencias estadísticamente significativas entre ambos grupos. Así la estancia media fue menor en los pacientes con historia de consumo con una media de 16,37 días frente a los 20,28 días en aquellos que no consumieron tóxicos (ANOVA p=0.020).
La historia de consumo de sustancias muestra diferencias estadísticamente significativas según el diagnóstico psiquiátrico (Chi cuadrado; p= 0,000) de tal manera que las patologías donde hay un mayor porcentaje de pacientes con historia de consumo de sustancias (sin contar con aquellos que reciben un diagnóstico de dependencia a sustancias propiamente dicho) fueron los trastornos de personalidad (80,4%) y la esquizofrenia (52,3%); mientras que en pacientes con diagnóstico de trastorno de ideas delirantes la historia de consumo de sustancias fue notablemente menor (23,8%) (Gráfico 1).
Los pacientes con abuso de sustancias presentaron mayor riesgo suicida en comparación conaquellos que no consumen, siendo estas diferencias estadísticamente significativas (Chi cuadrado p=0.039) (Gráfico 2).
No se encontraron evidencias estadísticamente significativas en la historia de abuso de sustancias dependiendo del estado civil, el número de ingresos previos o según las características del ingreso (voluntario/involuntario).
DISCUSIÓN
Los datos obtenidos en este estudio ponen de manifiesto una prevalencia muy elevada de patología dual en pacientes psiquiátricos hospitalizados. Si comparamos este dato con otros estudios realizados sobre patología dual se observan resultados similares ya que varios trabajos sitúan esta prevalencia entre un 22% y un 49% (10). Así en estudios realizados por Reid y col (11) se encuentra el 56% de prevalencia de dicho trastorno. Havassy y Arns (12) observaron que el 48,8% de los pacientes de su estudio presentaba al menos un trastorno concurrente de dependencia a sustancias, aunque el hecho de ser pacientes graves con ingresos frecuentes podría suponer un importante sesgo.
En el año 2008 Rodríguez-Jiménez et. al. (10) publicaron un artículo en esta misma línea; encontrando que el 24´9% de los pacientes ingresados en una unidad de hospitalización psiquiátrica presentaba un trastorno por uso de sustancias (excluyendo la dependencia a nicotina) concurrente a otro trastorno psiquiátrico. Este porcentaje es muy inferior al hallado en nuestro estudio (55,8%).
En relación a las variables sexo y edad, obtenemos resultados coincidentes con Rodriguez-Jimenez et. al. que muestran mayor prevalencia de patología dual en los individuos más jóvenes y varones. Sin embargo, aunque está ampliamente aceptado que la prevalencia de PD es significativamente más alta en varones (13,14), publicaciones recientes alertan de que el número de mujeres que son tratadas por este motivo en las Unidades de Drogodependencias ha aumentado de manera significativa (2). En nuestro estudio, los varones con patología dual presentan mayor prevalencia de esquizofrenia y las mujeres con patología dual presentan mayor prevalencia de trastornos afectivos y de ansiedad, al igual que sucede en población general (15).
Según el estudio de Rodríguez-Jiménez et. al. los tóxicos más frecuentemente consumidos entre los PD fueron: alcohol (78,1%), cannabis (62,5%) y cocaína (51,6%) Estos datos son similares a los obtenidos en nuestro estudio: de los pacientes que presentaban consumo de tóxicos en el momento del ingreso el 84,9% consumían alcohol; 33,7% cannabinoides; 35% cocaína; 9% mórficos y 13,5% otras sustancias.
Como comentamos previamente, la estancia media fue menor en los pacientes con PD (15,10 +/- 12,35) que en los pacientes sin historia de consumo (20´58 +/- 15,98). En un estudio realizado por Xafenias et al en 2008 (16), en el que se estudiaban los factores que afectan en la duración de la hospitalización psiquiátrica, no se encontraron evidencias estadísticamente significativas en la estancia media de los pacientes con o sin consumo de tóxicos. La hipótesis de una menor estancia media en los pacientes con PD se puede deber a que algunos pacientes con trastorno por uso de sustancias ingresaban para desintoxicación (Dependencia a alcohol y Dependencia a opiáceos) siendo esos ingresos, por lo general, cortos (lo que hace disminuir la estancia media).
Respecto a la mayor prevalencia de conductas suicidas entre pacientes con patología dual encontrada en nuestro estudio, observamos datos coincidentes en otras publicaciones como la de Mueser et al (14), Clark, Ricketts y McHugo (17). Otro estudio también en esta misma línea es el de Theriot & Segal (18) desarrollado desde la perspectiva del sistema de justicia sobre pacientes psiquiátricos; en el que también se pone de manifiesto una mayor prevalencia de consumo de tóxicos entre individuos con conductas suicidas.
En todos los estudios revisados, el consumo de nicotina fue claramente superior en los pacientes PD, existiendo una clara relación entre la dependencia a nicotina, alcohol y drogas y los trastornos psiquiátricos (19). Aparte de la nicotina, los tóxicos más frecuentemente consumidos entre los PD fueron; alcohol, cannabis y cocaína.
En pacientes con patología psiquiátrica severa el consumo de sustancias aumenta el riesgo de problemas psicosociales, recaída y suicidio. Su tratamiento puede ser decisivo para evitar la agravación progresiva a un posible fatal desenlace. Los pacientes requieren un abordaje integrado de su patología dual, en una unidad especializada, con un seguimiento intensivo y durante un tiempo más prolongado de lo habitual (20). En un estudio realizado por un grupo de expertos en patología dual, los participantes consideraron que la alianza terapéutica es el principal aspecto a tener en cuenta para mejorar el pronóstico de esta población, seguido de un adecuado cumplimiento terapéutico, la conciencia de enfermedad y un buen apoyo familiar (2).
Los diagnósticos más frecuentemente implicados en el caso de patología dual fueron los Trastornos de la personalidad (92%) y los Trastornos de la esfera psicótica (38,8%). El uso de sustancias en pacientes esquizofrénicos puede llevar a un mal pronóstico de esquizofrenia o a un malentendimiento de su curso y pronóstico. Un estudio publicado por Mannin V y cols en 2009 (21), revelaba que el uso de alcohol en pacientes esquizofrénicos agravaba de forma significativa el deterioro cognitivo que estos enfermos presentan per se.
Shaner et al (1993) (22) dada la elevada prevalencia del uso no reconocido de estimulantes entre pacientes con un diagnóstico clínico de esquizofrenia, sugirieron que la detección precoz de este uso mediante una batería de pruebas toxicológicas de rutina en cada ingreso, podría identificar una población con un mejor pronóstico y unas necesidades diferentes de tratamiento, ya que éstos pacientes (23) tenían menos síntomas positivos y negativos al alta, mejor ajuste de la función sexual, peor rendimiento escolar durante la adolescencia y una mayor historia familiar de abuso de sustancias que entre pacientes esquizofrénicos que no abusaban de tóxicos.
No obstante, en nuestro estudio no se evidenciaron diferencias en la historia de consumo de sustancias tóxicas dependiendo del estado civil, del número de ingresos previos o si el ingreso fue voluntario o involuntario.
CONCLUSIONES
Actualmente, la Patología Dual supone una importante realidad en la práctica clínica; es sabido que el consumo de sustancias ha aumentado de forma alarmante en la población general, siendo especialmente relevante en los pacientes psiquiátricos. En estos enfermos, implica una peor adherencia terapéutica y agrava notablemente el pronóstico.
Dentro de los trastornos psiquiátricos, el consumo de sustancias es más prevalente en los trastornos de la esfera psicótica y en los trastornos de personalidad, siendo más frecuente en los hombres (si bien en los últimos años ha habido un incremento notable en mujeres).
Hasta el momento, existe escasa producción científica en este tema y los recursos sanitarios para el enfoque de estos pacientes en nuestro país son limitados, lo cual confirma la necesidad de ampliar los estudios y desarrollar nuevas estrategias para el tratamiento de estos pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1 - ROCKVILLE, M.D. (2006) Nacional Survey on Drug Use and Health: Substance Abuse and Mental Health Services Administration.
2 - RONCERO C., SZERMAN N., TERÁN A., PINO C., VÁZqUEZ J.M., VELASCO E., GARCíA-DORADO M., CASAS M. (2016) Professionals´ perception on the management of patients with dual disorders. Patient Prefer Adherence, 10, 1855-1868.
3 - MORDAL J., BRAMNESS J.G., HOLM B., MORLAND J. (2008)
Drugs of abuse among acute psychiatric and medical admissions: laboratory based identification of prevalence and drug influence. General Hospital Psychiatry, 30, 55-60.
4 - TORRENS MèLICH, M. (2008) Patología Dual: Situación actual y retos de futuro. Adicciones, 20 (4):315-320.
5 - BENJAMINSEN S.E., THOMSEN R.L., BALSLøV K.D., GøTZSCHE-LARSEN K., BERTHOU E., RASK P.H., PETERSEN P., NIELSEN A.S., NIELSEN B. (1998) Factors related to suicidal behavior among alcoholics. Ugeskrift for Laeger, 160 (24): 3551-3556.
6 - SHER L. (2006) Alcoholism and suicidal behaviour: a clinical overview. Acta Psychiatrica Scandinavica, 113 (1): 13-22.
7 - DORARD G., BERTHOZ S., PHAN O., CORCOS M., BUNGENER C. (2008) Affect dysregulation in cannabis abusers: a study in adolescents and young adults. European Child and Adolescent Psychiatry, 17 (5):274-282.
8 - KARAM E.G., YABROUDI P.F., MELHEM N.M. (2002) Comorbidity of substance abuse and other psychiatric disorders in acute general psychiatric admissions: a study from Lebanon. Comprehensive Psychiatry, 43 (6):463-468.
9 - BLIXEN C.E., MCDOUGALL G.J., SUEN L-J. (1997) Dual diagnosis in elders discharged from a psychiatric hospital. International Journal of Geriatric Psychiatry, 12: 307-313.
10 - RODRíGUEZ-JIMÉNEZ R., ARAGÜÉS M., JIMÉNEZ-ARRIERO M. A., PONCE G., MUñOZ A., BAGNEY A., HOENICKA J., PALOMO T. (2008) Patología dual en pacientes psiquiátricos hospitalizados: prevalencia y características generales. Investigación Clínica, 49 (2): 195-205.
11 - REID, S. D., RAMCHARAN, C. AND GHANY, K. (2004) Substance abuse among first admissions to the psychiatric unit of a General Hospital in Trinidad. The West Indian medical journal, 53 (2), 95-99.
12 - HAVASSY B.E. AND ARNS P.G. (1998) Relationship of cocaine and other substance dependence to well-being of high-risk psychiatric patients. Psychiatric Services, 49 (7): 935-940.
13 - GEORGE T.P., KRYSTAL J.H. (2000) Comorbidity of psychiatric and substance abuse disorders. Current Opinion in Psychiatry, 13: 327-331.
14 - MUESER K.T., YARNOLD PH.R, ROSENBERG S.D., SWETT C. JR, MILES K.M., HILL D. (2000) Substance use disorder in hospitalized severely mentally ill psychiatric patients: prevalence, correlates and subgroups. Schizophrenia Bulletin, 26 (1):179-192.
15 - MIqUEL L., RONCERO C., LóPEZ-ORTIZ C., CASAS M. (2011) Diferencias de género epidemiológicas y diagnósticas según eje I en pacientes con Patología Dual. Adicciones, 23 (2): 165-172.
16 - XAFENIAS A., DIAKOGIANNIS I., IACOVIDES A., FOKAS K., KAPRINIS G. (2008) Factors affecting hospital length of stay: is substance use disorder one of them? A study in a Greek public psychiatric hospital.The American Journal on Addictions, 17 (5): 447-451
17 - CLARK R.E., RICKETTS S.K., MCHUGO G.J. (1999) Legal system involvement and costs for persons in treatment for severe mental illness and substance use disorders. Center for Health Policy and Research (CHPR) Publications, 50, 641-647.
18 - THERIOT M.T. AND SEGAL S.P. (2005) Involvement with the criminal justice system among new clients at outpatient mental health agencies. Psychiatric Services, 56 (2):179-185.
19 - FARRELL M., HOWES S., BEBBINGTON P., BRUGHA T., JENKINS R., LEWIS G., MARSDEN, J (2003) Nicotine, alcohol and drug dependence, and psychiatric comorbidity - results of a national household survey. International Review of Psychiatry, 15 (1-2): 50-56.
21 - MANNING V., BETTERIDGE S., WANIGARATNE S., BEST D. , STRANG J., GOSSOP M. (2009) Cognitive impairment in dual diagnosis inpatients with schizophrenia and alcohol use disorder. Schizophrenia Research, 114 (1-3): 98-104.
22 - SHANER A., KAHLSA M.E., ROBERTS L., WILKINS J., ANGLIN D., HSIEH S.C. (1993) Unrecognized cocaine use among schizophrenic patients. The American Journal of Psichiatry, 150 (5): 758-762.
23 - DIXON L., HAAS G., WEIDEN P.J., SWEENEY J, FRANCES A.J. (1991) Drug abuse in schizophrenic patients: clinical correlates and reasons for use. American Journal of Psychiatry, 148 (2): 224-230.

Tabla 1: Características sociodemográficas y clínicas de la muestra total (N=218)
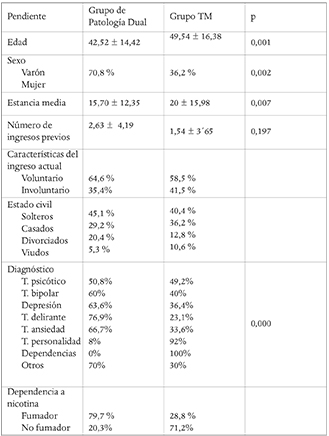
Tabla 2: Variables clínicas y sociodemográficas de los pacientes con PD y TM.
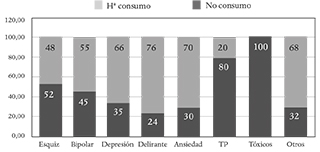
GRÁFICO 1. Historia de consumo de sustancias según el diagnóstico psiquiátrico
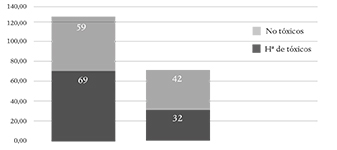
GRÁFICO 2: Historia de consumo de sustancias relacionada
con antecedentes o conductas suicidas